2 Erkrankungen der Haut
Bei beruflich bedingten Hauterkrankungen handelt es sich zu 90 % um Ekzeme. Betroffen sind meistens die Hände, da sie am häufigsten den schädigenden Einflüssen ausgesetzt sind.
2.1 Ekzemformen
Unabhängig von den Ursachen handelt es sich bei einem Ekzem um eine Entzündungsreaktion der Haut. Charakteristische Kennzeichen sind beispielsweise Rötung, Hauttrockenheit, Hautschuppung, Bläschenbildung oder Nässen.
Entsprechend ihren Ursachen können Ekzeme durch äußere (exogene) oder innere (endogene) Einflüsse entstehen (Abb. 2-1). Daneben gibt es Mischformen. Sowohl exogene als auch endogene Ekzeme können akut oder chronisch auftreten. Exogene Ekzeme werden auch als Kontaktekzeme bezeichnet.
Alle Ekzemarten können beruflich verursacht oder durch hautbelastende Tätigkeiten verschlechtert werden.
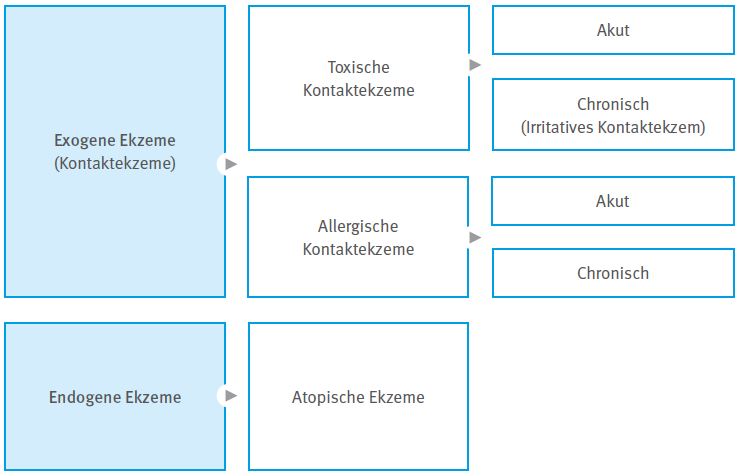
Abb. 2-1 Ekzemformen nach ihrer Ursache
2.1.1 Exogene Ekzeme
Akut-toxisches und irritatives Kontaktekzem
Ein akut-toxisches Ekzem ist meist die Folge einer kurzfristigen, starken Einwirkung hautschädigender Stoffe, zum Beispiel Säuren oder Laugen. Jeder Mensch reagiert unmittelbar nach Einwirkung derartiger Stoffe mit einer akuten Entzündung. Nach Ende der Einwirkung heilt das Ekzem in der Regel ab.
Demgegenüber entsteht das irritative Kontaktekzem (Abnutzungsekzem, subtoxisch-degeneratives Ekzem) durch die wiederkehrende Hautbelastung mit schwach hautschädigenden Stoffen wie Wasser, wassergemischten Kühlschmierstoffen oder Tensidlösungen.
Auf jede Einwirkung von außen antwortet die Haut mit der Aktivierung von Abwehr- und Reparaturmechanismen, um den ursprünglichen Hautzustand wiederherzustellen (Regeneration). Werden die Regenerationsmechanismen der Haut regelmäßig zu stark strapaziert oder setzt wiederholt eine Hautreizung ein, bevor ein Reparaturprozess abgeschlossen ist, summieren sich die Schädigungen.
Abhängig von der Art, der Häufigkeit und der Dauer der Schädigung sowie individuellen Faktoren, wie Veranlagung und Alter, wird früher oder später eine Schwelle erreicht, an der die Regenerationsmechanismen überlastet sind. Die Haut wird zunächst trocken und rissig (Abb. 2-2). Besonders der Handrücken und die Fingerzwischenräume können stark betroffen sein (Abb. 2-3).
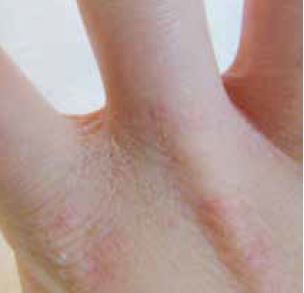
Abb. 2-2 Trockene Haut
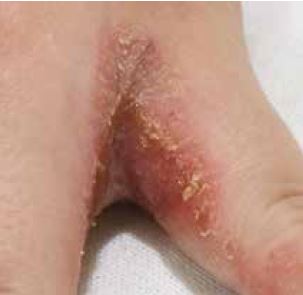
Abb. 2-3 Ekzem im Fingerzwischeraum
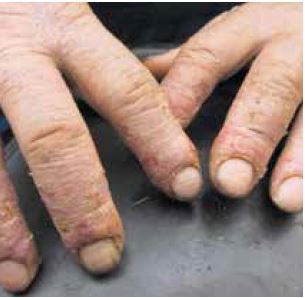
Abb. 2-4 Fortgeschrittenes Ekzem mit Rissen, Rötungen, Schrunden
Allergisches Kontaktekzem
Allergische Ekzeme sind in der Bevölkerung weit verbreitet. Bei einer Allergie handelt es sich um eine "fehlgeleitete Reaktion" des Immunsystems im Sinne einer "überschießenden" Entzündungsreaktion auf einen oder mehrere Stoffe.
Eine Allergie kann sich als Folge eines irritativen Kontaktekzems entwickeln (Zweiphasenekzem, Abb. 2-5). Die chronische Einwirkung von hautirritierenden Stoffen kann zur Hauttrockenheit und zu einer Störung der Hautbarriere führen, bei der eine begünstigende Entzündungsreaktion vorliegt. Als Folge können Stoffe besser in die Haut eindringen und zu einer Sensibilisierung führen. Kommt es zu einem erneuten Kontakt mit dem Allergie auslösenden Stoff, kann ein allergisches Kontaktekzem entstehen. Unabhängig davon können Allergien aber auch ohne Vorschädigung der Haut entstehen (Einphasenekzem).
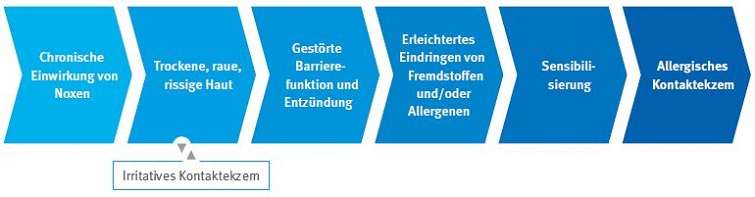
Abb. 2-5 Zweiphasige Entwicklung des allergischen Kontaktekzems
Bei beruflich verursachten allergischen Kontaktekzemen liegt eine Allergie des sogenannten verzögerten Typs vor. Das bedeutet, dass die allergischen Hauterscheinungen zeitlich um Tage verschoben zum Allergenkontakt auftreten können.
Die allergische Reaktionsfähigkeit kann ein Leben lang erhalten bleiben. Ein Kontakt zu dem Allergie auslösenden Stoff ist konsequent zu vermeiden. Gelingt das nicht, ist ein chronischer Verlauf vorprogrammiert.
Die Hautärztin oder der Hautarzt kann durch einen Allergietest auf der Haut (Epikutantest) feststellen, ob eine Sensibilisierung vorliegt. Es gibt spezielle Testreihen für berufliche Kontaktallergene, zum Beispiel für Kühlschmierstoffe, Metalle, Lacke, Plastik und Klebstoffe, Gummichemikalien und Konservierungsmittel. Die Ergebnisse werden in einen Allergiepass eingetragen und den betroffenen Personen ausgehändigt.
2.1.2 Endogene Ekzeme
Atopische Ekzeme
Unter Atopie versteht man eine erbliche Veranlagung, mit Überempfindlichkeit auf den Kontakt mit ansonsten harmlosen Substanzen aus der Umwelt zu reagieren. Zum atopischen Formenkreis gehören: Neurodermitis, allergisches Asthma und allergischer Schnupfen mit Bindehautentzündung, wie Heuschnupfen und durch Hausstaubmilben verursachter Schnupfen. Diese Erkrankungsformen können entweder allein, nacheinander oder auch parallel auftreten.
Das atopische Ekzem ist eine chronische Hauterkrankung. Es wird auch als Neurodermitis, atopische Dermatitis und endogenes Ekzem bezeichnet. Das atopische Ekzem verläuft schubweise und hat ein individuelles, vom Lebensalter abhängiges Erscheinungsbild. Charakteristisch sind die ausgeprägte Hauttrockenheit und ein hochgradiger Juckreiz. Das atopische Ekzem ist nicht heilbar, jedoch behandelbar.
Aufgrund einer genetisch bedingten Störung der Hautbarriere ist die Haut von Menschen mit atopischer Veranlagung besonders empfindlich und wenig belastbar. Unter anderem ist die Entzündungsbereitschaft erhöht. Die berufliche Tätigkeit kann zu einer Verschlimmerung führen.
Die Haut von atopisch veranlagten Menschen reagiert besonders empfindlich. Sie sollten Beschäftigungen mit hohem Reizungspotential der Haut meiden, da auf dem Boden einer Hautreizung und Barriereschädigung vermehrt Kontaktallergien vom Spät-Typ entstehen können. Viele der betroffenen Personen neigen zusätzlich zu allergischen Reaktionen der Haut auf Fremdeiweiß (z. B. in Mehlen, Tierprodukten, -haaren und -ausscheidungen). Die Erkrankung wird dann als Typ-I-Allergie (Soforttyp-Reaktion) bezeichnet. An den Kontaktstellen kommt es nach wenigen Minuten bis Stunden zum Auftreten von Quaddeln, später auch Ekzemen. Eine Sonderform ist die Mehlproteindermatitis bei Personal in Backbetrieben.
Bei atopisch veranlagten Menschen ist eine intensive Beratung zu Hautgefährdungen und geeigneten Schutzmaßnahmen notwendig – besonders bei Eintritt in das Berufsleben.
2.2 Weitere berufsrelevante Hauterkrankungen
Die Schuppenflechte, auch Psoriasis genannt, ist eine erblich bedingte, chronisch-entzündliche, nicht ansteckende Hauterkrankung, die mit plaqueartigen Schuppungen auf stark geröteter, entzündeter Haut einhergeht. Die Erkrankung verläuft schubweise.
Mykosen (Hauterkrankungen durch Pilze) sind relativ selten berufsbedingt. Es handelt sich dabei um eine ansteckende, durch Pilze verursachte Hauterkrankung. Da die Erreger feuchtwarmes Klima bevorzugen, werden Mykosen vor allem an den Füßen beobachtet (Fußpilz). Dichtes, abschließendes Schuhwerk begünstigt die Erkrankung. Ansteckungsgefahr besteht zum Beispiel in Umkleideräumen und Gemeinschaftsduschen im Betrieb.
2.3 Hautprobleme im Fußbereich
Hauterkrankungen manifestieren sich nicht nur an den Händen, sondern können in gleicher Weise auch an den Füßen auftreten. Ekzeme und Pilzerkrankungen stehen dabei im Vordergrund. Daneben können genetisch bedingte Hauterkrankungen, zum Beispiel Neurodermitis oder Schuppenflechte, gewisse Medikamente oder innere Erkrankungen, zum Beispiel Diabetes, zu Hautveränderungen führen, die unter Umständen durch die berufliche Tätigkeit verstärkt werden.
Schweißneigung, Fußfehlstellungen, Übergewicht, körperliche Belastung, Verletzungsfolgen, Diabetes, Venenerkrankung und Rheuma begünstigen Fußhautprobleme.
2.4 UV-strahlungsinduzierte Hautschädigungen
UV-Strahlung kann an der Haut Entzündungsreaktionen (Erythem, also Rötung, Schwellung und Schmerzen (Sonnenbrand)) hervorrufen. In Abhängigkeit von der Strahlungsintensität kann es an der Haut zu schmerzhaften Verbrennungen mit Blasenbildung kommen. Dabei ist es unerheblich, ob es sich um eine natürliche oder künstliche Strahlungsquelle handelt; allein die spektrale Zusammensetzung der Strahlung ist entscheidend.
Bei langjähriger Einwirkung von Sonnenstrahlung ist das Risiko für vorzeitige Hautalterung und Hautkrebs (bestimmte Formen des weißen Hautkrebses, z. B. Plattenepithelkarzinome) sowie dessen Vorstufen (aktinische Keratosen) erhöht.
Auch die Bindehäute und die Hornhaut der Augen sind durch UV-Strahlung gefährdet (Keratitis solaris, Verblitzung). Am Auge drohen Linsentrübungen (Katarakt, bzw. Grauer Star).
DGUV Information 203-085 "Arbeiten unter der Sonne" |
Zahlreiche Links und Informationen rund um das Thema Sonne sind unter www.dguv.de, Webcode: d1028607 zu finden.
2.5 Krebserkrankungen der Haut
Krebserkrankungen der Haut können verschiedene Ursachen haben. Genetische Veranlagung, Hauttyp, die Einwirkung beruflicher und außerberuflicher Faktoren (UV-Strahlung, Chemikalien, bestimmte Medikamente) oder auch die Kombination der verschiedenen Einflüsse spielen eine Rolle. Beruflich relevante Gefährdungen können sein:
- Steinkohlenteer, Ruß, Rohparaffin, Teer, Anthrazen, Pech (BK 5102)
- Arsen (BK 1108)
- Ionisierende Strahlung (BK 2402)
- UV-Strahlung (BK 5103)
2.6 Individualprävention
Treten durch die Tätigkeit Hautprobleme auf, sollten Vorgesetzte und der Betriebsarzt oder die Betriebsärztin informiert und einbezogen werden. Sowohl Hautärzte und Hautärztinnen als auch Betriebsärzte und Betriebsärztinnen können über eine Meldung an den Unfallversicherungsträger Maßnahmen der Individualprävention einleiten (Hautarztbericht/betriebsärztlicher Gefährdungsbericht Haut, www.dguv.de, Webcode: d33495).
Maßnahmen der Individualprävention durch den Unfallversicherungsträger können sein:
- Ermittlung möglicher Ursachen am Arbeitsplatz sowie Recherchen zu Arbeitsstoffen
- Beratung zur Beseitigung oder Minderung der Hautbelastung durch technische, organisatorische und persönliche Schutzmaßnahmen
- Kostenübernahme für die medizinische Behandlung und Diagnostik
- Besondere Maßnahmen der Verhaltensprävention (z. B. Hautschutzseminare, gesundheitspädagogische Seminare)
- Stationäre Rehabilitationsmaßnahmen in einer berufsdermatologischen Klinik
Auskunft darüber, in welchem Umfang und unter welchen Voraussetzungen diese Maßnahmen unterstützt werden, gibt der zuständige Unfallversicherungsträger. Für den Erfolg dieser Maßnahmen ist die Mitwirkung der erkrankten Personen und aller betrieblich Beteiligten wichtig.
DGUV Information 250-005 "Verfahrensablauf beim Auftreten von Hauterkrankungen" |

